Tout savoir sur le cancer broncho-pulmonaire primitif
Cancer broncho-pulmonaire primitif : causes, symptômes, traitements
Le cancer broncho-pulmonaire primitif est un ensemble de tumeurs malignes prenant naissance au niveau bronchique ou broncho-pulmonaire.
Le terme « Primitif » est pour distinguer des métastases pulmonaires, qui viennent d’un cancer localisé ailleurs dans le corps.
Il représente un problème majeur de santé publique. L’incidence est proche de la mortalité ; le pronostic reste désastreux.
1. Epidémiologie
Les pneumopathies médicamenteuses représentent environ 2 à 5% des pneumopathies interstitielles diffuses (PID).
75% des pneumopathies médicamenteuses sont des PID.
Elles sont généralement sous-estimées en raison de l’absence de tests spécifiques pour établir le lien causal avec un médicament.
2. Facteurs de risque
Selon l’OMS en 2022 :
- 20 millions de nouveaux cas de cancer (Poumon : 2,5M cas).
- 9,7 millions de décès (Poumon : 1,8M décès).
- 1 personne sur 5 touchée au cours de sa vie par un cancer.
En France en 2023 :
Incidence :
- 52 777 nouveaux cas estimés
- Hommes : 33
- Femmes : 19
- 2ᵉ cancer le plus fréquent chez l’homme.
- 3ᵉ chez la femme.
Augmentation annuelle : +4,3 % chez les femmes, -0,5 % chez les hommes.
Mortalité :
- 33 117 décès annuels.
- Hommes : 22
- Femmes : 10
- 1ʳᵉ cause de mortalité par cancer en France.
- Âge médian au décès : 69 ans (H), 68 ans (F).
Survie
- Survie nette à 5 ans :
- Hommes : 18 %.
- Femmes : 24 %.
- Taux de survie à 2 ans :
- 21,2 % en 2000 → 47,8 % en 2020.
3. Facteurs de risque
| Facteur | Commentaires |
| Tabac |
|
| Tabagisme passif |
|
| Professionnel |
|
| Radon |
|
| Pollution |
|
| Infections chroniques |
|
| Prédisposition génétique |
|
4. Histologie
- Les cancers broncho-pulmonaires non à petites cellules (CBNPC)
85 % des cancers broncho-pulmonaires. Les formes les plus fréquentes sont :
- L’adénocarcinome.
- Le carcinome épidermoïde.
- Le carcinome à grandes cellules.
- Les cancers broncho-pulmonaires à petites cellules (CBPC)
15 % des cancers broncho-pulmonaires.
5. Diagnostic positif
Dans trois-quarts des cas sont diagnostiqués à un stade tardif :
- Le poumon et les bronches n’ont pas d’innervation nociceptive (pas de douleur).
- Les symptômes révélateurs ne sont pas spécifiques (surtout chez le fumeur).
- Les symptômes n’apparaissent que lorsque des organes centraux (bronches ou vaisseaux) ou périphériques (paroi, plèvre) sont touchés, ou en cas de métastase(s).
Par conséquent une consultation est systématique chez le sujet tabagique :
- De plus de 40 ans+ symptôme fonctionnel respiratoire.
- De tout âge + altération d’état général de cause non évidente.
Circonstances de découverte
Symptômes respiratoires :
- Toux: sèche, quinteuse, rebelle au traitement, aigûe ou modification récente chez un bronchitique chronique.
- Dyspnée: par obstruction d’un gros tronc.
- Hémoptysie: même minime elle est alarmante.
- Infection respiratoire basse récidivante: régressant mal sous antibiotique.
Extension loco-régionale:
- Syndrome cave supérieur.
- Douleur thoracique.
- Syndrome de Pancoast Tobias.
- Infection respiratoire basse récidivante.
Métastases : (ganglionnaires, osseuses, hépatiques, cérébrales, surrénaliennes, sous-cutanées).
Altération inexpliquée de l’état général
Maladie thromboembolique sans circonstance favorisante
Syndromes paranéoplasiques :
- Hippocratisme digital
- Ostéoarthropathie hypertrophiante.
- Sécrétion inappropriée d’hormone anti-diurétique.
- Fièvre au long cours.
- Pseudomyasthénie, neuropathies périphériques.
- Hypercalcémie (sécrétion de pseudo PTH).
- Syndrome de Cushing (sécrétion de pseudo ACTH).
- Découverte fortuite : sur un scanner du thorax, quelle que soit la cause de sa réalisation.
6. Diagnostic radiologique / histologique
C’est l’examen initial devant les symptômes respiratoires afin d’éliminer d’autres diagnostics comme une cause infectieuse ou pleurale.
Une radiographie normale n’élimine pas le diagnostic d’un cancer broncho-pulmonaire…
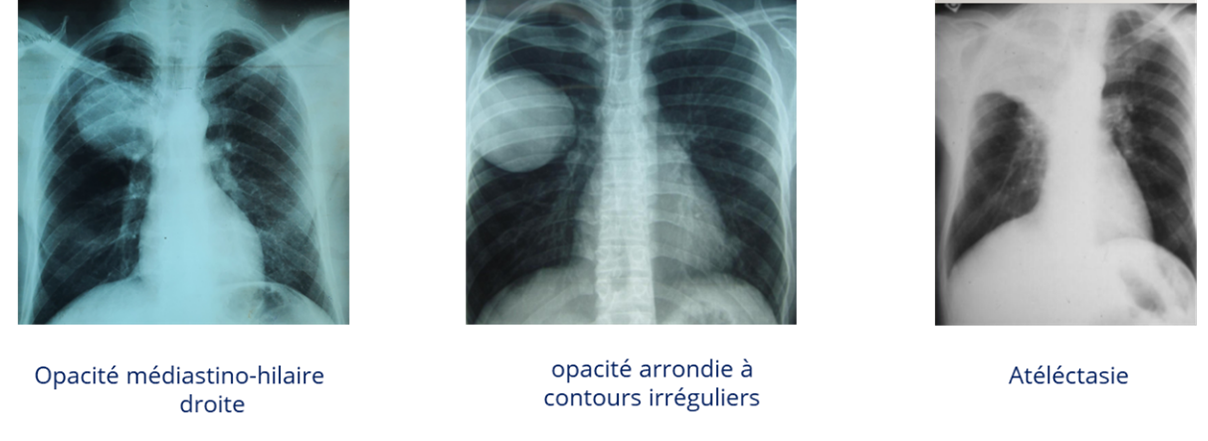
Plusieurs images sont possibles :
- Opacité à limite irrégulière.
- Atélectasie.
- Présence d’une lyse costale avec une opacité apicale.
- Opacité médiastino-hilaire.
- Opacité arrondie, limites externes irrégulières, émettant des prolongements.
TDM thoracique :
C’est l’outil de base pour le diagnostic et pour la stadification TNM.
Confirme la nature parenchymateuse de l’opacité, précise ses dimensions, ses caractéristiques et ses rapports avec les autres organes du thorax.
IRM thoracique
Sauf cas exceptionnel, ce type d’imagerie n’a pas sa place dans le cancer brocho-pulmonaire.
Il peut être utile dans le cas où le scanner est insuffisant.
Fibroscopie bronchique
L’endoscopie bronchique est l’examen de base pour le diagnostic des obstructions bronchiques.
Elle permet de :
- Localiser la lésion : Ce critère est essentiel pour la classification TNM.
- Décrire la lésion (bourgeon/ infiltration/ compression extrinsèque).
- Faire des prélèvements : aspiration ; brossage ; lavage ; biopsie ( la recherche de cellules malignes).
- De réaliser une biopsie transbronchique en cas de lésion périphérique.
7. Conduite à tenir
Le but est de :
- Guérir les stades précoces.
- Améliorer la survie.
- Améliorer la qualité de vie.
La chirurgie est le traitement de choix des CBP.
Le non-accès à la chirurgie peut être lié:
- Soit à une extension tumorale trop importante (95 % des CBPC).
- Soit à des comorbidités importantes (respiratoires, cardiaques..).
- Rarement refus du patient.
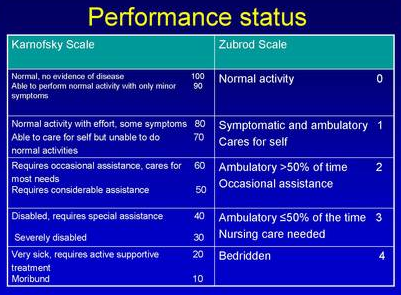
Avant de prendre la décision de schéma thérapeutique ; il faut systématiquement évaluer l’état du patient :
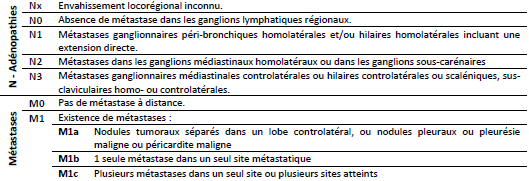
Et également, un bilan d’extension pour évaluer l’extension locorégionale et à distance :

Et fonction du bilan d’extension nous allons pouvoir classer la tumeur :

CBNPC :
- Localisés (stades I et II ); sont qualifiés de précoces.
- Localement avancé( stade III);
- Disséminé ( stade IV) stade avancé ou métastatiques.
| Stade I | Stade II | Stade III | Stade IV |
| Chirurgie seule | Chirurgie puis chimiothérapie adjuvante | Chimiothérapie + Radiothérapie Néoadjuvante puis chirurgie |
Chimiothérapie palliative |
CBPC
- Limité (localisé) : tumeur confinée à un thorax et aux ganglions lymphatiques régionaux pouvant être inclue dans un champ d’irradiation.
- Etendu (diffus) : Toutes atteinte au-delà des limites précédentes. Même l’épanchement pleural ou péricardique métastatiques.
La chirurgie n’est pas indiquée.
Le traitement est basé sur chimiothérapie (multiplie par trois la survie des patients) et radiothérapie loco-régionale
Formes localisées
- La chimiothérapie.
- La radiothérapie, alternée ou concomitante.
Formes disséminées
- Le traitement repose sur la chimiothérapie seule.
Traitement symptomatique : à entreprendre dès l’apparition de symptômes, quel que soit le stade de la maladie :
- Antalgiques par paliers croissants pour les douleurs.
- Radiothérapie focale palliative à visée antalgique pour les lésions osseuses, surrénaliennes ou cutanées, ou menaçant la moelle épinière (risque de compression médullaire).
- Anti-inflammatoires non stéroïdiens en cas de douleurs de métastases osseuses.
- Traitement des complications associées selon l’organe atteint.
Sans oublier :
- Soutien psycho-oncologique.
- Support nutritionnel par suppléments hypercaloriques hyperprotéiques.
Il faut savoir que le sevrage tabagique, même après le diagnostic, peut améliorer les résultats du traitement et de survie.
| Type de cancer | Stade de cancer | Survie médiane | Taux de survie à 5 ans |
| CBNPC | Stade I | > 60 mois | 60–70 % |
| Stade II | 30–50 mois | 40–50 % | |
| Stade III | 15–30 mois | 20–30 % | |
| Stade IV | 6–18 mois | 5–15 % | |
| CBPC | Limité | 12–18 mois | 15–25 % |
| Etendu | 8–13 mois | < 5 % |
8. Conclusion
Le cancer broncho-pulmonaire primitif représente un enjeu majeur de santé publique.
La lutte anti-tabagique reste le moyen le plus efficace et le moins coûteux.
La précocité du diagnostic, l’orientation rapide et la prise en charge pluridisciplinaire ; permettent une approche plus personnalisée pour un pronostic meilleur à moyen et long terme.
L’amélioration de l’accès aux soins, des stratégies de santé publique et de l’accompagnement humain des patients tout au long de leur parcours ; jouent un rôle primordial dans l’amélioration du pronostic.